誰も言えなかった
根管治療の真実を
伝えたい
一般社団法人 日本歯牙保存学会
歯牙保存総合指導医 昆 敏明

誰も言えなかった
根管治療の真実を
伝えたい
一般社団法人 日本歯牙保存学会
歯牙保存総合指導医 昆 敏明
私もかつて、患者でした
一本の歯が教えてくれたこと
歯科医師として、そして一人の元患者として
はじめに
歯が痛む。でも治らない。何度も歯科医院を変えたのに、原因がわからないまま違和感だけが残る――。そんな経験をしたことはありませんか?私自身、大学生のころに原因不明の痛みを抱え、何件もの歯科医院を受診しました。そして、自分自身が歯科医師となった今、当時なぜ私を担当した歯科医師があのような対応をしたのか理解しています。一人の患者としての私の経験、そして歯科医師としての現在を率直に綴ります。
突然の激痛—―
21歳の私を襲った虫歯の苦しみ
今から40年以上前、私は獨協大学でドイツ語を学んでいました。ある日、左上の歯に激しい痛みを感じました。水やお湯がしみ、何もしなくてもズキズキと痛む。典型的な虫歯の進行です。治療先を探してたどり着いたのは、古びた一軒の歯科医院でした。
静まり返った待合室で
感じた不安
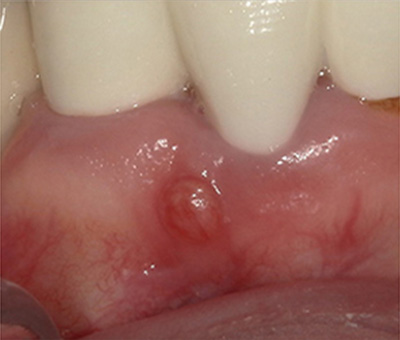
受付を済ませた後、30分以上待っても他の患者は現れませんでした。院内には薄い埃がたまり、スタッフは医師とその妻らしき女性の二人だけ。不安を抱きながらも、私は抜髄処置を受けました。痛みは一時的に消えたものの、それが治療の終わりではないことを後に知ることになります。
綿を詰められた根管と、
続く違和感
クラウンが装着されてからも、噛むたびに違和感が続きました。そこで今度は駅ビルの中にある真新しい歯科医院を受診し、若い歯科医師のもとで咬合調整やクラウンの再作成を受けましたが、症状は改善しませんでした。「根がおかしい気がする」と訴えても、「問題ありません」と繰り返され、クラウンだけを交換する歯科医師たち。私は次第に治療を諦めるようになっていきました。
東北大学歯学部で知った
“歯の本当の世界”
私は獨協大学卒業後、再受験を経て東北大学歯学部に進学しました。講義や実習を通して、根管治療の重要性や難しさを学び、自分の歯が適切に治療されていなかった可能性を強く意識するようになりました。そんなとき、級友が根管治療に定評のある東北大学の先輩を紹介してくれました。
佐々木先生との出会い、
そしてついに明かされた原因
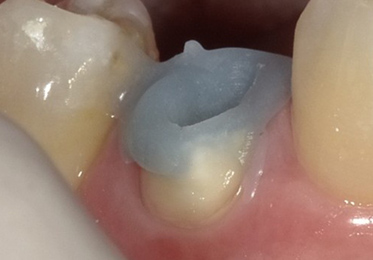
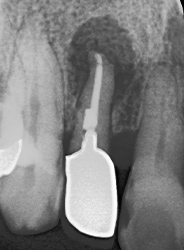
先輩の佐々木先生は、私の話を丁寧に聞いた後、クラウンと土台を除去し、中を診てくれました。すると、中にはガッタパーチャではなく、脱脂綿が詰められていたのです。無菌であるべき根管に、素手で巻かれた綿が残されていた――これが違和感の原因だったのです。
綿が詰まっていた理由—―
“ワッテ根充”という現実
歯科医師となった私は、「ワッテ根充」という言葉の存在を知ります。脱脂綿をガッタパーチャの代わりに詰めて処置を終える、ごまかしの治療。技術不足や時間の制約から生まれるこの行為が、実際に私の口腔内で行われていたのです。あれはミスではなく“意図的”な不完全治療でした。歯は一見無機物のように見えますが、立派な臓器の一部です。その臓器の中に綿を入れる行為は、開腹手術時にガーゼを取り残す行為と同等に許されない行為です。しかもそれは確信犯的に行われました。しかもそのあと診察した歯科医師はその歯が失活歯で、根充剤が何も入っていないことを知っていながら、クラウンだけを交換していたのです。
その後の根管治療と、
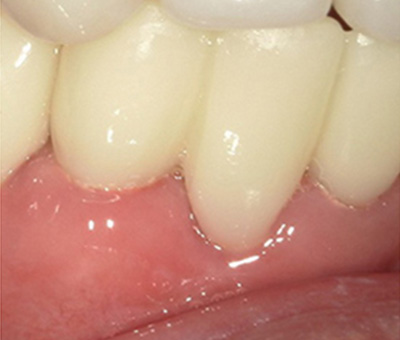
今も健在な左上小臼歯
佐々木先生による丁寧な根管治療により、私は長年抱えていた違和感から解放されました。その歯は、今も30年以上問題なく使えています。本物の治療が、歯の寿命をどれほど延ばすかを、自身の身体で体感しました。
歯科医師となった今、
患者さんに伝えたいこと
私は、患者として味わった悔しさを忘れません。どんな違和感にも意味がある。数字や画像に出ない症状にも真剣に耳を傾けるべきです。そして何より、誠実に、確実に、一本の歯に向き合う覚悟が歯科医師には必要です。この経験は、私が歯科医師となった今、誰よりも患者の「声」と「感覚」を信じる原点となっています。あの日救われた私の歯のように、目の前の一本の歯を大切に治療していきたいと、私は日々願っています。
終わりに
たった一本の歯が、人生を変えることもあります。 だからこそ、私たち歯科医師は、その一本に全力で向き合わなければならないのです。
追記:
なぜ日本の根管治療は難しいのか
日本の根管治療が難しいのは、単に治療技術が難解だからというだけではありません。確かに根管治療は繊細な技術が要求される非常に難しい治療です。しかし、それに加えて日本の歯科医療制度が抱える構造的な問題――根管治療に対する保険点数(=診療報酬)が極端に低いことが、さらなる困難を生んでいます。たとえ歯科医師がどれほど誠実で、どれほど高い技術を持っていたとしても、その治療を正当に評価し、支える料金制度がなければ、質の高い医療を安定的に提供し続けることはできません。チェーン店の牛丼の料金で松坂牛を提供しろと言われてもそれは無理です。日本の心ある、そして技術も優れた歯科医師たちは皆、この現実に悩み、葛藤しています。患者さんにはぜひこの背景も知っていただきたいのです。「なぜ治療に回数がかかるのか」「なぜ自費治療の提案があるのか」――そこには、決して営利目的ではない、本当に治したいという歯科医師の想いが込められていることを、どうか理解していただければと願っています。
昆 敏明(こん・としあき)
国立東北大学歯学部卒業。2007年医療法人桜光会理事長就任。2023年一般社団法人日本歯牙保存学会代表理事就任。歯内療法・歯周治療・外科・矯正などの知識と技術を統合し「できる限り歯を抜かない治療」「患者の声を聴く医療」を信条に日々診療にあたる。獨協大学時代の歯科治療体験を通じて、医療者としての誠実さの重要性を実感し、以後それを診療・教育の現場で伝え続けている。趣味は読書とマラソン、トライアスロン。
※ ![]() をクリックしてください
をクリックしてください
抜くしかない
治療前
治療後
| 主訴 | 10年前に神経を取ってセラミックをかぶせたが一か月前に腫れてきた。歯医者に行って切開して膿を出してもらった。痛みは少し落ち着いたが歯ぐきにおできが出来ていて歯がグラグラする。三日後に抜く予定になっている。 |
|---|---|
| 施術内容 | 保存治療と外科的根管治療の併用 |
| 治療期間 | 3ヵ月 |
| リスク・副作用 | 外科的侵襲 |
| 費用 | 保存治療:138,000円 外科手術:138,000円 相談料:44,000円 |
割れている
治療前
治療後
| 主訴 | 上の歯ぐきが腫れて痛かったので歯医者に行ったが、根が割れているので抜歯と言われたが、本当かどうか見てほしい |
|---|---|
| 施術内容 | 保存治療 |
| 治療期間 | 2ヵ月 |
| 費用 | 保存治療:138,000円 相談料:44,000円 |
おできは治らない
治療前
治療後
| 主訴 | 右下が腫れて痛かったので受診したが、切開して膿を出して抗生剤をのんだら落ち着いたが、その後おできが出来た。これは治らないと言われた。 |
|---|---|
| 施術内容 | 保存治療と外科的根管治療の併用 |
| 治療期間 | 3ヵ月 |
| リスク・副作用 | 外科的侵襲 |
| 費用 | 保存治療:165,000円 外科手術:165,000円 骨再生医療:165,000円 相談料:44,000円 |
痛くなければこのままで
治療前
治療後
| 主訴 | 腫れておできが出来たが、痛くなければこのままでと言われた |
|---|---|
| 施術内容 | 保存治療と歯根穿孔部の治療 |
| 治療期間 | 3ヵ月 |
| 費用 | 保存治療:110,000円 歯根穿孔非外科的治療:33,000円 相談料:44,000円 |
薬で様子をみましょう
治療前
治療後
| 主訴 | 左下が腫れて痛いが飲み薬で様子を見ると言われたが、痛みが引かない |
|---|---|
| 施術内容 | 保存治療 |
| 治療期間 | 2ヵ月 |
| 費用 | 保存治療:110,000円 相談料:44,000円 |
土台が外せない
治療前
治療後
| 主訴 | 左下が激痛でかかりつけの大学病院に行って根が化膿していると言われた。2時間かけて土台を外そうとしたが外れなくて、痛みも治まらないので診てほしい |
|---|---|
| 施術内容 | 保存治療とパーフォレーション部の治療歯肉縁上にほぼ歯質がなかったため歯冠長延長手術 |
| 治療期間 | 3ヵ月 |
| 費用 | 保存治療:110,000円 パーフォレーションリペア:33,000円 歯冠長延長手術:110,000円 相談料:44,000円 |
破折リーマーは取れない
治療前
治療後
| 主訴 | 神経を取ってもらって数年後腫れておできが出来たので、別の医院に受診したが金属が折れているので治らないと言われた。 |
|---|---|
| 施術内容 | 保存治療 |
| 治療期間 | 2ヵ月 |
| 費用 | 保存治療:242,000円 破折ファイル除去:132,000円 相談料:44,000円 |
レーザーを当てましょう
治療前
治療後
| 主訴 | 歯ぐきが腫れて治療している。レーザーを何度か当てているが腫れが治まらない |
|---|---|
| 施術内容 | 保存治療と外科的根管治療の併用 |
| 治療期間 | 3ヵ月 |
| リスク・副作用 | 外科的侵襲 |
| 費用 | 保存治療:138,000円 外科手術:138,000円 骨再生医療:165,000円 相談料:44,000円 |
他院で根の治療をしているが、
痛みが引かない
治療前
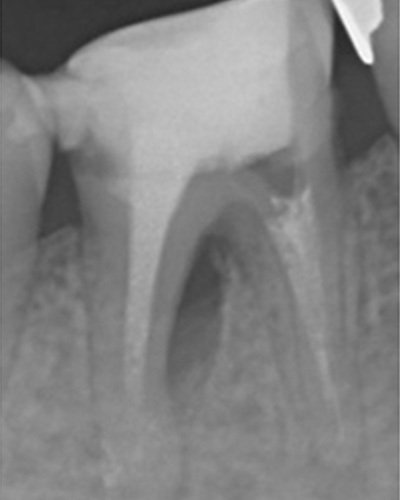
治療後
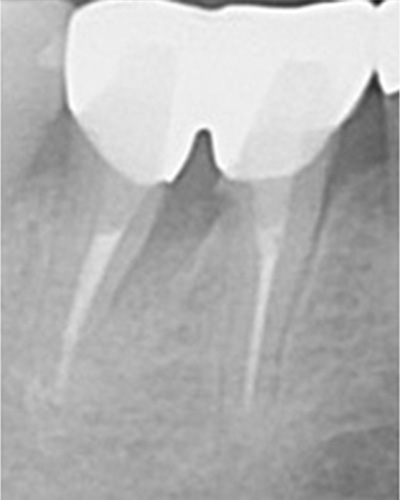
| 主訴 | 左下の奥歯が痛くて根の治療をしているが痛みが引かない。 |
|---|---|
| 施術内容 | 保存治療と外科的根管治療の併用 |
| 治療期間 | 4ヵ月 |
| リスク・副作用 | 外科的侵襲 |
| 費用 | 保存治療:242,000円 外科手術:176,000円 骨再生医療:165,000円 相談料:44,000円 |
歯周病は治らない
治療前
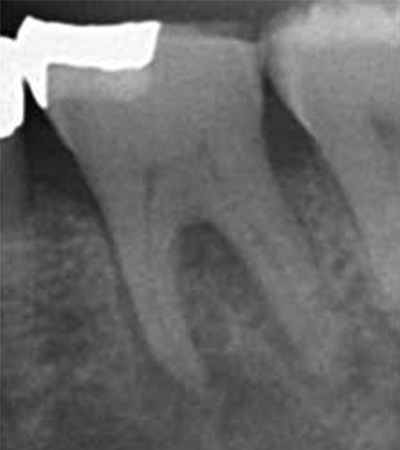
治療後
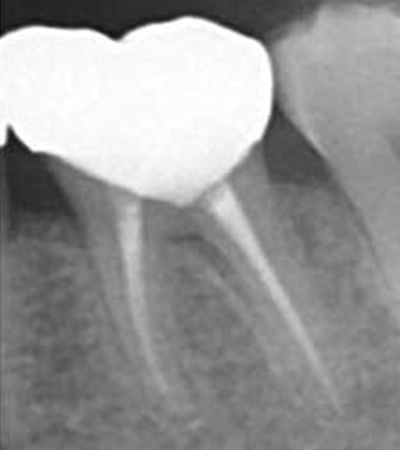
| 主訴 | 左下の奥歯が腫れて痛かったので通院していたが、歯周病は治らないと言われた。 |
|---|---|
| 施術内容 | 保存治療 |
| 治療期間 | 3ヵ月 |
| 費用 | 保存治療:242,000円 相談料:44,000円 |
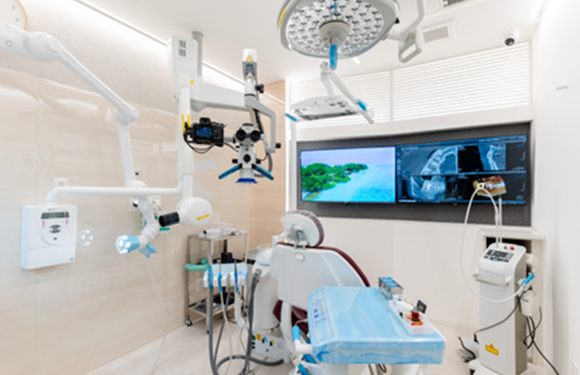
01
根管治療専用治療室
の設置
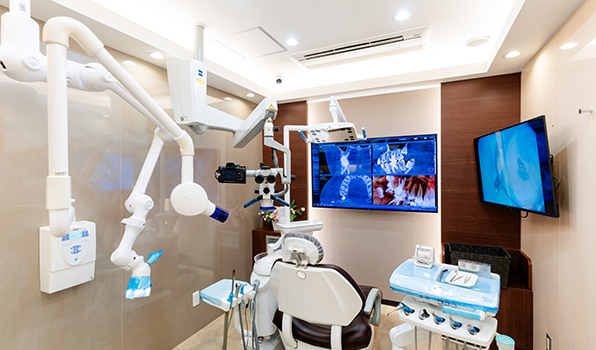

根管治療専用の個室で、鉛で覆われたレントゲン対応構造。治療中にラバーダムを装着したまま正確な歯根長や根管内の状態を即時に確認でき、レントゲン撮影のための移動による唾液の混入を防げます。また一般の診療室と区別されているので、義歯の粉塵などを防ぐ無菌環境が整っています。
02
外科的処置室の設置
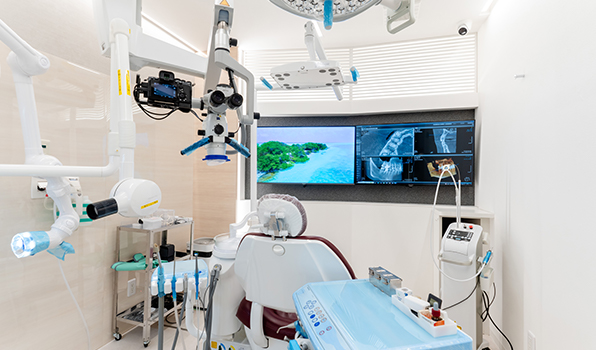

歯の根っこの奥深くで炎症や膿が残る場合、通常の治療だけでは完治が難しいことがあります。当院の外科的根管治療室は、安全な手術環境と鉛で覆われた歯内療法室を兼ね揃えた根管治療の手術に特化した特別室です。
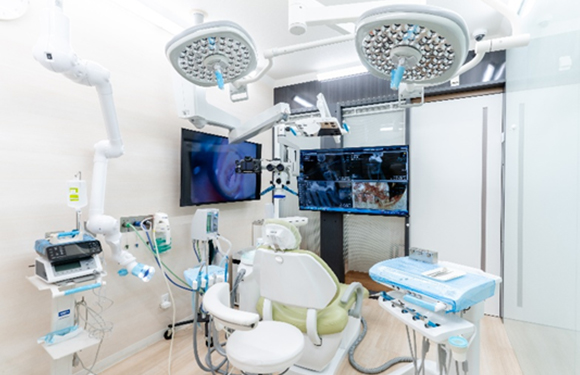
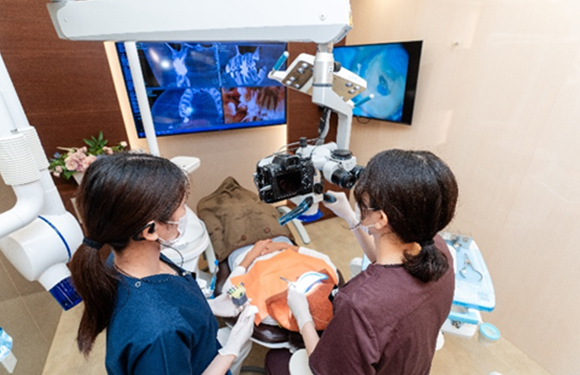
03
マイクロスコープ
5台完備


当院では、肉眼の25倍拡大して患部を確認することができるマイクロスコープを使用しています。
特に根管内は細く、途中で曲がっていたり枝分かれしていたりと入り組んだ形状をしています。そのような状態でも、マイクロスコープを使用することで細部までしっかりと見ることができ、感染部分を取り除くことが可能です。
肉眼での治療の場合、根管をしっかりと確認することは難しく、経験と勘に頼ることとなります。根管治療を精密に行うにあたり、マイクロスコープが必須であることは言うまでもありません。
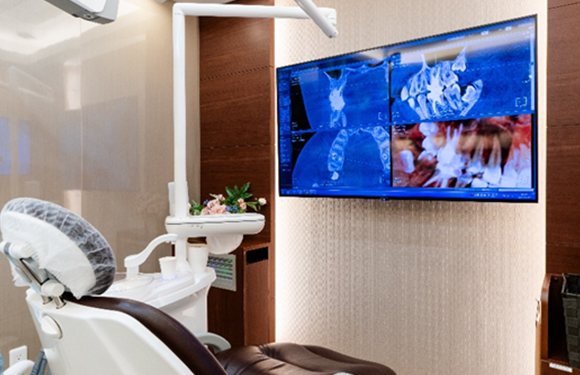
04
歯科用CT完備
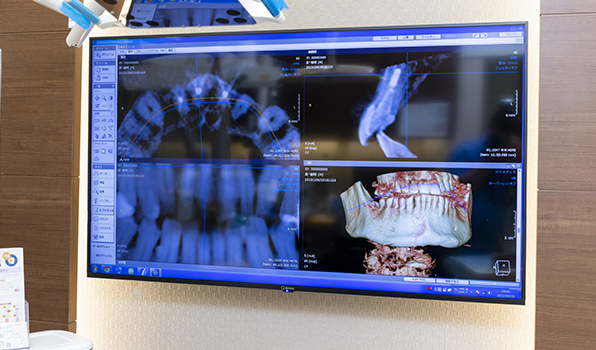

通常、歯の状態を確認する場合、平面のレントゲン写真を使用しますが、平面のレントゲン写真では立体の歯に対して神経の管がどこにあって何本通っているかしっかりと判断することはできません。そこで、三次元的に立体画像で確認することができる歯科用CTを使用し、神経の位置や根管をしっかりと確認します。
精密な治療を皆さまへ提供するためにも、精度の高い診査・診断が重要です。
05
ラバーダム
の使用
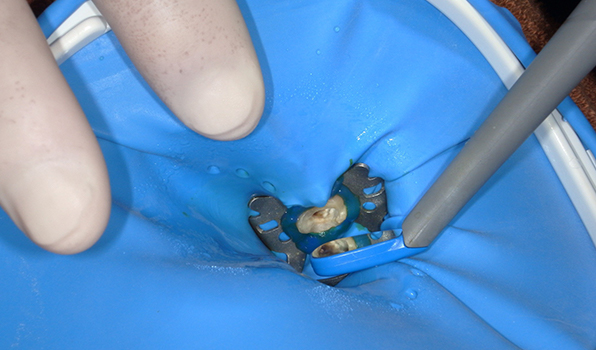

根管治療を行う際には、唾液や細菌の侵入を遮断するため、治療する歯を中心にお口全体にゴム製の膜を張ります。
口腔内には多くの細菌が存在しています。治療している歯の中に唾液や細菌が侵入してしまうと、うまく治らなかったり、再治療が必要になることがあります。こうしたリスクをカバーしてくれる他にも、治療の水が喉に流れ込まない、歯の周りを清潔に保つことができる、舌や頬の粘膜を傷つける心配がないなど、ラバーダムには多くのメリットがあります。
06
MTAセメント
の使用


MTAセメントとは、治療用の材料の1つで、歯の神経を残す治療に有効です。
根管治療は歯の神経を取る治療のため、栄養が届かなくなることで歯が脆くなり、結果的に歯の寿命が短くなる可能性が高くなります。
しかし、穴やヒビを塞ぐMTAセメントは、封鎖性が高く、殺菌作用があります。また生体親和性に優れているため、周囲の細胞を再活性させることが可能です。それらによって、むし歯が進行したところまでの組織を取り除き、MTAセメントで塞ぐことで、神経の生活反応を残したまま保存することが可能です。

埼玉県内で
昨年も高い
再生医療実績(2024年)
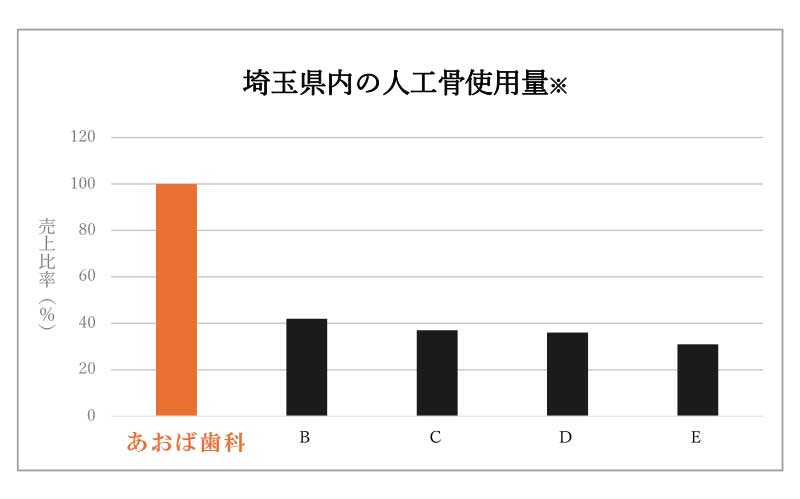
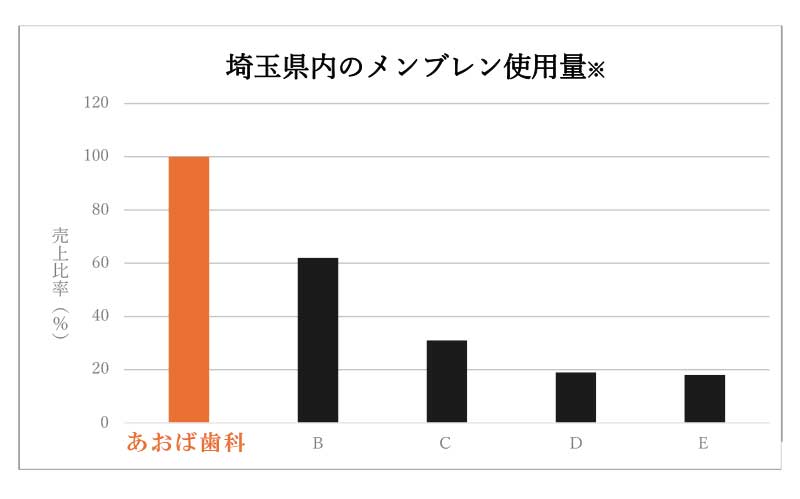

| 前歯 | 小臼歯 | 大臼歯 | 合計 |
|---|---|---|---|
| 1,516本 | 683本 | 1,981本 | 4,180本 |
(歯科歴25年間に行った感染根管治療の本数は、約7,000本です)
PROFILE

自己紹介を見る
新潟県新潟市生まれ。信濃川でヤゴやザリガニを捕まえるわんぱく少年でした。
父親は、今はJRになりましたが元国鉄の職員でした。その国鉄の町新津市育ちで地元の敬和学園高校卒業後、獨協大学ドイツ語学科に入学し、ドイツ語を勉強。しかし 卒業後、一大決心をして国立東北大学歯学部に入学。入学金から授業料、6年間の生活費まですべて自分でアルバイトと奨学金で賄い卒業。33歳でようやく憧れの歯科医師となりました。
卒業後は秋田県中通り病院で 2年間研修後、狭山市で10年間分院長を務めたのち独立。
口腔研クリニックの飯塚哲夫先生に師事し、歯の根の治療を行う歯内療法室、口腔外科専用のオペ室を備え、歯を救って欲しいと願う患者様の想いに応えてきました。
現在は、都内はもとより、岡山県や札幌などからも飛行機で来院される患者様がいらっしゃるほど信頼を得られるようになりました。
患者様が一番望んでいること、それは一生涯自分の歯で噛めることです。歯周病を治し、根管治療をきちんと行い、歯を救ってお口の健康をとりもどし、幸福になった患者様をたくさん見てまいりました。患者様のお口が健康になること、そして患者様の人生が幸福になることは、私たちの励みでもあり、喜びでもあります。
PROFILE

自己紹介を見る
中学校、高校は西武池袋線の中村橋にある中高一貫校の学校法人山崎学園富士見中学高等学校を卒業しました。山崎学園は大正13年に設立されたとても歴史のある学校です。富士見中学高等学校を卒業後、水道橋にある東京歯科大学に入学しました。
中高時代は演劇部、大学では弓道部に所属し、弓道ではレギュラーを務め、参段まで取得しました。大学6年間は勉強と部活のとても充実した毎日でした。
大学卒業後は東京女子医科大学病院歯科口腔外科で研修を行いました。口腔外科では虫歯などのいわゆる歯の治療ではなく、口腔癌の入院患者様や夜間の救急などを専門に診てきました。
開業医の歯科医院で見つけられた悪性腫瘍などは大学病院へ送られます。私は大学病院へ送られた患者様はどのような治療・手術を受けて闘病しているのかを知り、歯科医師としての責任を学びたいと思い東京女子医科大学にある口腔外科を最初の研修先に選びました。
1年間研修を行い、私がこれから生涯行う歯科医療は患者様の命に繋がっているということをハッキリと自分の目で見て知ることができました。
歯科医師の本分はまずは歯を残すこと。大学で歯を保存する知識は学んでも、保険医になると、国から余りにも多くの制限がかけられ、歯を保存することが非常に難しい環境です。しかし、安易に抜いてインプラントではなく、歯を残すことをこれからも追及していきます。
院長先生から一言
女性歯科医師、いわゆる女医さんですが、口腔外科で研修されていたことを考えても、良性腫瘍や粘膜疾患を顔色一つ変えずに淡々と手術する姿は男性顔負けです。
大学時代は歯並びを治す矯正が一番好きだったというだけあり、矯正で治療担当していただいた患者様もいらっしゃると思います。某有名矯正専門医に「抜いてインプラントだよ」と言われた右下7番をアップライトし、救うなどその腕前は矯正専門医以上です。
にこやかな笑顔の奥に歯科医師としてプロの責任感をしっかりお持ちです。歯を残す技術に関しては日本有数のドクターです。
PROFILE

自己紹介を見る
東北大学時代は夏はテニス、冬はスノーボードとアクティブに活動していました!ちなみに中学・高校の時は陸上部、大学では硬式テニス部に所属していました。
中学・高校の時は陸上部で1500mや3000mをやっていました。中学の時に顧問の先生に焼肉をおごってもらうために、頑張って駅伝で県大会に出場したことはいい思い出です。
大学時代は仙台に住んでいましたので、6年間で東北全県を周っていろいろな温泉に行ってきました。中でも秋田の乳頭温泉は冬になると雪見風呂を体験できますので、おススメです!
東北大学病院での研修は口腔外科中心で、抜歯や癌などを勉強していましたが、一般的な歯科治療はほとんどしてきませんでした。しかし私は常々歯科医師として幅広い治療がしたいと思っていましたので、一般歯科をはじめとして矯正、小児、歯周病治療、口腔外科と歯科に関するほとんどの治療を自院で行っている桜光会であれば自分の希望が叶うと考えました。
院長先生から一言
実は歯科は外科処置の連続と言ってもいいくらいの医療分野です。「歯科は外科より出でて外科よりも外科らしい」という言葉もあるくらいです。その外科出身の平山先生は大胆かつ慎重に手術を行います。外科と聞くと怖いイメージを持たれる患者様も多いと思いますが、平山先生は的確な診断で一般診療も正確に処置してくださいます。歯並びの治療でもすでにお会いした患者様もいらっしゃると思います。歯を抜かないコンセプトに共感してあおばに就職しました。的確な診断力と迅速な処置、手術で他院で抜歯と言われた歯を救うスーパードクターです。
PROFILE

自己紹介を見る
生まれは愛媛、東京育ち。
中高は硬式テニス部、大学ではスキー部に所属し、アルペンスキーを板を購入するところから始めました。大学時代は6年間歯科助手のアルバイトをしており、アルバイトと部活と勉強で忙しくも充実した日々を送りました。
私の曾祖父は福島県会津若松出身です。その曾祖父が会津民謡「玄如節」「会津磐梯山」の先駆者で、平成21年に福島県立博物館の敷地内に記念碑が建立されました。会津若松に行った際はぜひ立ち寄ってみてください!
大学卒業後は日本大学歯学部附属歯科病院にて3ヶ月間はクラウンブリッジ科、9ヶ月間は大学病院の協力型施設である東京都国立市の開業医で研修を行いました。
国立での研修では「歯を残すことをあきらめない大切さ」を学びました。
お口の二大疾患と言われる歯周病とう蝕は全身の健康状態や生活習慣などもおおいに関係しています。ですから大切な歯を失わないようにするためには、毎日の歯ブラシ、歯間ブラシ、フロスなどの使用など患者さまの協力も欠かせません。
大学一年生から現場で直に患者さまの悩みに触れてきたからこそ、歯を残す重要性を実感してきました。他院で抜歯と言われた時はぜひ頼りにしてください。
院長先生から一言
とっても温和で優しい女医さんです。説明もしっかりしてくれると患者様からも信頼のお声を頂いています。私も子供のころこんな女医さんだったらもっと歯医者が好きになっていたと思います(^_^;)
研修医時代に安易に歯を抜かない大切さを学び、そのためには一般歯科だけではなく外科や矯正もできる桜光会に入社しました。優しい笑顔で歯牙保存の情熱を人一倍お持ちのドクターです。難易度の高い大臼歯の根管治療も、その細く長い指で治してしまう凄腕ドクターです。
PROFILE

自己紹介を見る
東京都日野市出身。
福岡県は北九州市にある九州歯科大学で研修を含め7年間を過ごしました。
中高は陸上部で短距離走を、大学ではワンダーフォーゲル部とボランティアサークルに所属していました。大学で始めた登山ですが、景色や山容の美しさはもちろん山頂で飲むビールやコーヒーの美味しさは格別で、すっかりハマってしまい、今では一生の趣味になりました。行ってみたい山ががたくさんあります。おすすめの山がありましたら、ぜひ教えてください!
私が歯科医師を志したきっかけは、中高時代に矯正をしていたことでした。かなり長い期間装置をつけていたので、矯正終了後歯並びが綺麗になり、自信を持って笑えるようになったときは本当に嬉しかったです。
このように私が歯科医師を目指した理由は、口元の見た目を美しくしたいという思いからでしたが、ある時私の勉強のために入れ歯を見せてくれた祖母が言った「歯は一生物なんだから大事にしなさい」という言葉がずっと心に残っていて、歯科医師として歯を残せる治療の引き出しを沢山持っていたいと考えるようになり、桜光会で勤めることに決めました。
お口の健康を患者様と一緒に考えていければと思います。よろしくお願いします!
院長先生から一言
九州歯科大学は創立100年以上の歴史をもつ、日本で唯一歯学部がある公立大学ですが、柴谷先生はその伝統ある大学の出身です。
自身も矯正治療を経験されており、当院の小児矯正(PRO矯正)やワイヤー矯正で、もうすでに柴谷先生の治療を受けている患者さまもいらっしゃると思いますが、自身の体験から患者さまの気持ちがわかる優しい先生です。
また趣味が登山というところからも、小柄な体からは想像できないようなファイトの持ち主で、歯牙保存にかける熱い想いを持って治療しています。的確な診断能力で大臼歯の外科的根管治療もこなすスーパードクターです。
根管治療のセカンドオピニオンについて
「他院で『抜歯しかない』と言われ、不安に感じていませんか?
本当にそれしか方法がないのか、残せる可能性があるのか──。
当院では、セカンドオピニオンのご相談を承っております。
患者さんのお悩みやご不安を解消し、プライバシーにも配慮できるように専用のコンサルルームを3室ご用意しています。
患者さんが納得できる選択をしていただけるよう、これまでの経験と設備を活かし、丁寧にご説明いたします。
どうぞお気軽にご相談ください。
あなたの大切な歯を守るために、私たちと一緒に最善の方法を考えていきましょう。
相談では対象の歯の状況、治療の成功率、治療方法、大まかな治療期間・費用等を説明させていただいています。
セカンドオピニオン当日は、原則治療は行っておりません。
●相談対象のかた
●相談を引き受けられない場合
セカンドオピニオンの費用について
費用:44,000円(X線写真撮影、CT撮影、ポケット検査、診断料等を含む)

歯の根の治療(根管治療)は、歯を残すための大切な治療です。 しかし「神経を取るとどうなるの?」「抜歯と言われたけど本当に抜かないといけないの?」など、分からないことや不安なことが多い分野でもあります。
実際に、根管治療は歯科医療の中でも特に専門性が高く、治療の成否は歯科医師の経験や設備によって大きく左右されます。 そのため、患者さんご自身が正しい知識を持ち、「納得して治療を選ぶこと」がとても大切になります。
「よく聞くけど、実際どうなの?」
「他院ではこう言われたけど本当?」
「どうして当院ではここまで徹底しているのか?」
そんな疑問に、専門医・指導医の立場から正直に、そして患者さんの立場に寄り添って解説しました。
私たちの願いはシンプルです。
「抜歯しかない」と言われた歯でも、残せる可能性があることを知っていただきたい。
そして「本物の歯を1本でも多く守る」ために、正しい情報をお届けしたいのです。
このQ&Aが、あなたの歯を守る第一歩となれば幸いです。

神経を取ると歯がもろくなると言われました。本当ですか?
はい、正しく治療しないと割れやすくなることがあります。
神経を取った歯は水分が少なくなり、強度が落ちます。さらに、虫歯で削った部分が多い歯や、プラスチックの詰め物(CR)だけで終わっている歯は、とくに割れやすい傾向があります。
このような歯は「フェルール」という歯の根元のしっかりした厚みがないため、噛む力に耐えられなくなるのです。
当院では、フェルールが不足している歯に対して、必要に応じて「歯冠長延長手術」という方法を行い、歯の根元をしっかり確保してから被せ物を作ります。これにより歯が割れにくくなり、長く使えるようになります。
マイクロスコープはありますか?
はい。当院にはドイツ・カールツァイス社製のマイクロスコープを5台導入しています。
根管治療は肉眼では見えない細かい部分を扱うため、マイクロスコープの性能が治療結果に大きく影響します。通販などで購入できる100万円台の簡易的な機種もありますが、視野が暗く鮮明さに欠け、見える世界が全く違います。
当院で導入しているのは、医療用光学機器の最高峰とされる ツァイス社製マイクロスコープ。しかも通常の歯科医院では1台あれば十分なところ、当院では5台を導入し、すべての根管治療で使用しています。これにより、微細な根管やひび割れまで確実に見極め、精密で安全な治療を行うことができます。

根管治療でラバーダムは使いますか?
はい。当院ではすべての根管治療でラバーダムを使用しています。
ただし、ラバーダムだけでは唾液を完全に防ぐことは難しいため、当院ではさらに隔壁とシーリング材(オラシール、デントダム)を併用し、徹底した感染防止を行っています。
さらに、自費診療の患者様には、通常よりも高価な**「オプチダム」**というラバーダムを使用しています。これは口にやさしくフィットし、長時間の治療になる根管治療でも負担が少ないのが特徴です。
患者様に快適に治療を受けていただきたいという思いから、あえて導入している機材です。
根管治療の担当医は固定ですか?
はい。当院では、一度決まった担当医が最後まで責任を持って治療を行います。
さらに、自費の根管治療を担当するのは全員が日本歯牙保存学会の認定医以上の資格を持つドクターです。です。
具体的には、
• 指導医の院長
• 専門医の副院長 2名
• 認定医 2名
の計5名体制で診療にあたっています。
また、認定医では難しいケースの場合には、専門医や指導医がアドバイスやオペのサポートに入り、チームとして患者さんを支えています。
「固定の担当医+バックアップの専門チーム」という二重の安心体制で、最善の治療を提供しています。


根管治療ってそんなに難しいのですか?歯科医なら全員できるのでは?
実は根管治療は、歯科の中でも最も難しい治療のひとつです。
歯の中の根管はとても細く、枝分かれやカーブも多いため、肉眼では見えません。さらに、感染した部分を完全に取り除き、再発を防ぐように精密に処置する必要があります。
このため、マイクロスコープやCTを駆使し、専門的な技術を持つ歯科医でなければ成功率を高めるのは難しいのです。
実際、歯科医師100人のうち、本当に精密な根管治療ができるのはごく一部と言われています。
当院では、歯内療法の指導医・専門医・認定医がチームを組み、最新設備を用いて治療にあたることで、再治療のリスクを減らし、歯を残せる可能性を最大限に高めています。
仮歯って何ですか?
根管治療中に歯を守り、生活を快適にするための一時的な歯です。
当院では根管治療を行う際、被せ物(クラウンなど)を一度外して治療を進めます。そのままでは食事や会話に支障が出てしまうため、治療期間中は「仮歯」を装着します。
仮歯は見た目を保つだけでなく、歯の位置がずれたり、噛み合わせが崩れるのを防ぐ大切な役割があります。
治療の日には診療前に仮歯を外し、治療が終わったら再度仮の接着剤で装着してからお帰りいただきます。
これにより、治療中もできるだけ普段通りに生活していただけます。
根の先に膿があるから抜歯と言われました。本当に治せないのですか?
必ずしも抜く必要はありません。多くのケースで歯を残せる可能性があります。
歯の根の先に膿がたまるのは、根管の中に細菌が残って炎症を起こしているためです。
適切に根管治療を行い、細菌を取り除くことで、膿が吸収されて骨が再生してくることがあります。
当院では、
• マイクロスコープで根管を拡大・確認
• CTで立体的に病変を診断
• 必要に応じてMTAなどの最新材料を使用
することで、歯を残せる可能性を高めています。
それでも治らない場合は、外科的に膿の袋を取り除く外科的根管治療を行い、歯を保存できるケースもあります。
「抜歯しかない」と言われた方でも、まだ治せる道が残されている場合は少なくありません。
歯の根が割れていると言われて抜歯と言われました。本当に割れているのですか?
実際には「本当に割れている場合」と「割れていない場合」があります。
歯の根が割れていると確かに抜歯が必要になることがあります。
しかし、当院で診察してみると、実際には半分くらいのケースは「割れているのではなく、根の先の膿(根尖病巣)が原因で腫れていた」だけでした。
その場合は、根管治療で細菌感染を取り除けば、歯を残すことができます。
問題は、クラウン(被せ物)を外さずに「割れている」と診断してしまう歯科医師が少なくないことです。外から見ただけでは正確な判断はできません。
当院では、必要に応じてクラウンを外し、マイクロスコープやCTを使って慎重に診断します。幸いにも、これまで半数以上のケースで歯を残すことができました(実際は割れていなかった)。
「抜歯しかない」と言われた方でも、一度ご相談ください。
歯が割れているかどうか、レントゲンで分かりますか?
レントゲンだけで判断できるケースは限られています。
保存不可能なほど大きく割れている場合は、患者さんご自身でもレントゲンで破折が確認できることがあります。
しかし、実際に多いのは 「不顕性破折(ヒビのような割れ)」 や 「近遠心的な破折」 です。
これらはレントゲンでは全く映らず、不顕性破折は100%レントゲンでは診断できません。近遠心的破折についても、診断にはCT撮影が必須です。
一方、歯が頬舌的に割れている場合は、デンタルやオルソパントモグラフィー(パノラマ)で映ることもありますが、全てを判別できるわけではありません。
つまり「歯根破折の診断」には高度な技術と経験が必要です。
当院では、CT撮影・マイクロスコープでの直接確認・豊富な臨床経験を組み合わせることで、できる限り正確に診断し、歯を残せる可能性を見極めています。
神経がないとなぜ分かるのですか?
いくつかの検査方法を組み合わせて診断します。
歯の神経が生きているかどうかは、目で見ただけでは分かりません。
当院では次のような検査を行い、総合的に判断します。
• 知覚検査:冷たい風や冷水を歯に当てて、しみるかどうかを確認します。
• 電気歯髄診(EPT):歯に弱い電気を流して反応をみます。反応がなければ神経が死んでいる可能性が高いです。
• レントゲン・CT:神経が死んでいる歯は周囲の骨に炎症や膿が見えることがあります。
• 臨床症状の確認:強い痛みがあったか、歯の色が変色しているかなども重要な手がかりです。
ひとつの検査だけでは判断が難しいこともありますが、これらを組み合わせることで、神経の有無をより正確に診断できます。
ガッタパーチャポイントを取るのは大変なんですか?
はい。安全に除去するには時間をかけて慎重に行う必要があります。
ガッタパーチャポイントとは、神経の入っていた管を密封するゴム状の材料です。再治療の際にはこれを取り除きますが、特に根の先までしっかり詰められている場合は除去に時間がかかります。
無理に短時間で取ろうとすると、根の外に押し出す危険があり、歯や周囲の組織にダメージを与えてしまいます。
そのため、当院ではマイクロスコープと専用器具を用い、少しずつ丁寧に時間をかけて安全に除去しています。
「時間をかける=慎重で確実な治療」ということをご理解いただければ幸いです。
根管治療の期間はどのくらいかかりますか?
症例によって大きく異なるため、一概には言えません。
例えば、外科的な処置が必要な症例であれば、期間を明確にお伝えしやすいです。
一方で、保存治療のみで治そうとする場合、感染の広がりや治癒の進み方に個人差があるため、治療回数や期間の予測が難しくなります。
一般的には数回の通院で終わることもあれば、数か月以上かかるケースもあります。
当院では、CTやマイクロスコープを使って状況を丁寧に把握し、治療の見通しを患者さんにできる限り分かりやすくご説明しています。
大切なのは「早く終わらせること」ではなく、確実に治して歯を長持ちさせることです。
なぜ保険がきかないのですか?
保険診療にはルールと制限があり、自由に材料や方法を選べないからです。
保険診療は全国どこでも同じ基準で、最低限の機能を回復することを目的としています。
イメージとしては**「公団住宅」**のようなものです。安価に住めて必要な設備は整っていますが、材質やデザイン、間取りを自由に選ぶことはできません。
一方、自費診療は**「注文住宅」**にあたります。
予算に応じて材質や設計を自由に選べるように、治療でも最新の材料や機器を使い、時間を十分にかけて「より快適で長持ちする治療」を行えます。
つまり、保険診療と自費診療はどちらが良い悪いではなく、目的と役割が違うのです。
当院では「歯をできるだけ長く守りたい」という方に、自費の精密根管治療をご提案しています。
なぜ費用がこんなに高いのですか?
精密な根管治療には、特別な設備・材料・時間が必要だからです。
根管治療は歯科の中でも特に難しく、成功率を高めるには高度な環境が欠かせません。
当院の自費治療費用には、次のようなものが含まれています。
• 高性能機器の導入:ツァイス社製マイクロスコープ5台、CT、専用の歯内療法室
• 最新の高価な材料:MTAセメント、オプチダム、シーリング材など
• 専門資格を持つ歯科医師の技術料:指導医・専門医・認定医による精密治療
• 十分な治療時間の確保:1本の歯に数時間かけ、安全に丁寧に処置
つまり費用は「歯を長持ちさせるために必要な質を保証するためのもの」であり、決して不当に高いわけではありません。
抜歯やインプラントに比べれば、歯を残せること自体が大きな価値でもあります。
感染根管治療は痛いですか?
ほとんどの場合、痛みはありません。
感染根管治療を行う歯は、すでに神経(歯髄)が死んでいる「失活歯」であることがほとんどです。
そのため、通常は神経を触るような痛みはなく、原則として麻酔をしなくても治療できます。
ただし、歯の中に神経が一部残っている「残髄」のケースでは、根の先でチクチクした感覚が出ることがあります。
その場合は無理せず麻酔を使い、患者さんが安心して治療を受けられるようにしています。
つまり「感染根管治療=必ず痛い」わけではなく、ほとんどのケースは無痛、必要なら麻酔で対応できるというのが実際です。
土台を外せないので根の治療はできないと言われました。本当に外せないのですか?
いいえ、実際にはほとんどのケースで外せます。当院では「外せなかったケース」はほとんどありません。
根管治療をやり直すには、まず被せ物の下の「土台(コア)」を外す必要があります。
一般的に「土台は外せない」と説明されることがありますが、それは技術や経験の問題であることが多いのです。
当院では、マイクロスコープで拡大しながら慎重に操作し、専用の器具を用いることで安全に土台を外しています。
実際、これまで外せなかったケースはほぼありません。
つまり、「外せない=本当に無理」ではなく、経験や技術があれば外せることがほとんどなのです。
病巣を治すのに、外科治療は必ず行わないといけないでしょうか?
まずは保存治療を行い、その経過を見ながら判断します。
根の先の病巣は、根管内の感染を除去する保存治療で治ることもあります。
しかし実際には、外科的根管治療が必要になるケースも相当数あると考えられています。
ところが日本の現場では、外科に対応できる歯科医師が非常に少なく、必要とされる数に比べて実際に行われている外科手術はごく限られています。
また、保存治療と外科治療の両方に対応でき、さらにそのための専用設備を備えている歯科医院は、全国的にもごくわずかです。
当院では、
• 保存治療から外科治療までワンストップで対応可能
• CT・マイクロスコープ・専用の外科室を完備
• 歯内療法の専門医・指導医が在籍
という体制を整え、患者さん一人ひとりに最適な方法を選択しています。
保存治療では私の根尖病巣は治らないと言われました。どうしたら良いですか?
保存治療で治らない場合でも、外科的根管治療で歯を残せる可能性があります。
根管治療には大きく分けて 「保存治療」 と 「外科治療」 の2つの方法があります。
保存治療だけでは治癒が難しいケースでも、歯ぐきの外から膿の袋を取り除く外科的根管治療を行うことで、歯を残せる場合があります。
しかし、現実には外科治療に対応できる歯科医師は非常に少なく、さらに保存治療と外科治療の両方に対応できる体制や設備を持つ歯科医院は、全国的にもごくわずかです。
当院では、
• 保存治療も外科治療も両方対応可能
• CT・マイクロスコープ・専用の外科室(外科的根管治療室)を完備
• 歯内療法の専門医・指導医が在籍
という体制を整えています。
「保存治療では治らない=抜歯」ではなく、まだ歯を残す選択肢があると知っていただきたいのです。
病巣を治すのに保存治療と外科治療があると聞きました。私の場合、外科が必要かどうかはいつ分かるのですか?
外科治療を行わなければ100%治癒しないケースは診断に困ることはありません。保存治療で治るのかそれとも外科治療が必要になるのか境界線上にあるケースの診断が難しいのです。境界線上の場合、まず保存治療を行い、その経過を見て判断します。
根管内の感染を取り除く保存治療を行い、骨や歯ぐきが回復してくるかどうかを確認します。経過観察で病巣が小さくなっていけば、外科治療は必要ありません。
一方で、
• 細菌感染が根尖外に波及していて、保存治療をしても病巣が治らない
• 根の形態が複雑で(側枝など)、内部から完全に処置できない
• 根尖病巣が歯周ポケットと交通して骨欠損が生じている
• 根尖病巣が根管と連続していない
といった場合には外科的根管治療が必要になります。
つまり、外科が必要かどうかは「治療を始めてみて、その経過を見ながら判断」するのが原則です。
当院ではCTやマイクロスコープを用いて精密に診断し、最適なタイミングで外科に切り替えられるよう体制を整えています。
なぜ他の歯科医院では「違う診断」をされることがあるのですか?
根尖病巣は診断が難しく、他の病気と間違われやすいからです。
根尖病巣(歯の根の先にできる膿)は、症状が「咬むと痛い」「歯ぐきが腫れる」といった形で現れます。
これらは噛み合わせの不調や歯周病でも似た症状が出るため、診断が難しく、誤って別の病気と判断されることがあります。
実際に患者さんからも、
• 「噛むと痛いと言ったら噛み合わせが原因だと言われ、マウスピースを作ったが良くならない」
• 「歯ぐきが腫れたら歯周病だと言われ、歯周病は治らない」
といったご経験を伺うことがあります。
決して担当医が不誠実だったのではなく、根尖病巣の診断自体が高度な専門知識と経験を要するのです。
当院では、
• CTやマイクロスコープを用いた精密な診断
• 歯内療法の専門資格を持つ歯科医師による治療
を行い、正しい診断に基づいて歯を守ることを大切にしています。
根管治療をした歯はどのくらい持ちますか?
治癒すれば長く持つことができます。ただし最大のリスクは「歯根破折」です。
根管治療を行い、根の先の膿(根尖病巣)が治れば、その歯は再び長く使うことができます。
もし病巣が再発しても、理論的には再度根管治療や外科的根管治療で対応することが可能です。
しかし、最大のリスクは 歯根破折(歯の根が割れること) です。
一度割れてしまった歯は、ほとんどの場合保存が不可能になります。
このリスクを減らすためには、
• フェルール(歯根部に残るしっかりした壁)の確保
• 精密な補綴物(被せ物)の装着
が欠かせません。
当院では、根管治療の成功だけでなく、破折を防ぎ、歯を長く残すための補綴設計まで含めて治療を行っています。
根管治療にCTはなぜ必要なのですか?
CTを使うことで「見えなかったものが見える」からです。
従来はデンタル写真やパノラマ写真で診断していましたが、これらでは根の先の病巣が映らないことも多く、
「咬むと痛い」「なんとなく違和感がある」といった症状があっても原因が分からず、不定愁訴として片づけられることもありました。
しかしCTを用いると、通常のレントゲンでは映らなかった根尖病巣がはっきり見えることが数多くあります。
つまり、「レントゲンでは異常なし」とされた歯でも、CTでは感染が確認されることが少なくありません。
さらにCTは、
• 根管の数や形の確認
• 複雑な根の走行の把握
にも非常に有効です。これにより、治療の精度と成功率が大きく高まります。
言い換えるなら、CTなしで根管治療を行うのは、羅針盤を持たずに大海原へ漕ぎ出すようなものです。
ただし、保険診療ではCT撮影に制限があり、特に前歯や小臼歯では自由に撮影できないのが現実です。当院では必要に応じて自費でのCT撮影を行い、確実に病気を見つけ、正確な治療を行う体制を整えています。
根管治療とインプラント、どちらが良いのですか?
本来は「残せる歯は残す。それが無理ならインプラント」です。
歯科医療の理想は「できるだけ自分の歯を残すこと」です。本物の歯に勝るものはなく、入れ歯やインプラントは人工物にすぎません。
しかし現実には、術者の診断力や技術力によって「残せるかどうか」の判断が大きく変わってしまうのです。
本来なら根管治療や外科的治療で残せる歯でも、「抜歯しかない」と言われてしまうケースが少なくありません。
当院では、
• 歯内療法の専門資格を持つ医師が診断・治療
• マイクロスコープ・CTなどの最新設備を活用
• 保存治療から外科治療まで一貫対応
という体制で、可能な限り歯を残す努力をしています。
つまり「どちらが良いか」ではなく、**「残せる歯は残す。それが無理ならインプラント」**という順序が正しいのです。ただし、抜くか抜かないかの診断は担当する先生の能力次第だということを忘れないでください。

なぜ根管治療は何度も通う必要があるのですか?
歯の中の細菌をしっかり取り除き、再感染を防ぐために時間をかける必要があるからです。
歯の根の中はとても複雑で、枝分かれやカーブが多く、肉眼では見えません。
感染した部分を完全にきれいにし、消毒して薬を効かせるには、1回で終わらせるのは難しいのです。
治療の流れは、
1. 古い詰め物や感染物質を取り除く
2. 根管を清掃・消毒する
3. 消毒薬を詰めて数日〜数週間、効果を持続させる
4. 感染がなくなったことを確認してから根の中を密封する
この手順を踏むことで、再感染を防ぎ、歯を長持ちさせることができます。
逆に、十分な消毒をせずに短期間で終えてしまうと、再発や抜歯につながるリスクが高くなります。
MTAって何ですか?
根管治療で歯を残す可能性を高める、特別なセメントです。
MTA(Mineral Trioxide Aggregate)は、根管治療の分野で大きな進歩をもたらした材料です。
従来のセメントに比べて封鎖性が高く、細菌の再感染を防ぐ力が強いことに加え、歯や骨の再生を助ける作用もあります。
最初に登場したMTAは操作が非常に難しいものでしたが、その後さまざまな改良型製品が開発されてきました。
当院では、症例ごとに複数のMTAを使い分け、最も治癒に導ける方法を選択しています。
ただし、MTAは非常に高価で保険では使用できない場合が多いため、精密な自費治療において積極的に導入しています。
折れたリーマーは取れないと言われました。本当ですか?
必ずしも取れないわけではありません。
根管治療で使う器具(リーマーやファイル)は、根管が細く複雑なため、まれに折れて残ってしまうことがあります。
一般的には「取れない」と説明されることもありますが、実際には次のような対応が可能です。
• マイクロスコープを使用して拡大視野で確認
• 超音波器具や専用器具で少しずつ取り除く
• どうしても除去が困難な場合は、**バイパス処置(折れた器具の脇を通して治療を継続する方法)**で対応可能
• 外科的根管治療を行い破折リーマーを除去する
当院ではツァイス製マイクロスコープと専用機材を用いて、折れたリーマーの除去やバイパス処置を行っています。ただし最初の診断から外科的根管治療でなければ除去できない酷いケースもありました。
いずれにしてもこれまでに多くのケースでリーマーの除去が可能でした。
つまり「折れたリーマー=抜歯」ではなく、技術と設備があれば歯を残せる可能性が十分あります。

インプラントと根管治療って、どちらが難しいのですか?
実は根管治療の方が、はるかに難しい分野です。
インプラントは近年システマティックに標準化され、CTやガイドシステムの活用で比較的確実に行えるようになりました。そのため、卒業して間もない若手歯科医師でも一定の研修を受ければ施術できるようになっています。 一方、根管治療は歯の中の細く複雑な根管を相手にするため、 • 見えない領域での繊細な作業 • 感染の完全除去と再発防止 • 患者さんごとに異なる歯根形態への対応 といった非常に高い技術が求められます。 実際に、歯科医師に「一番苦手な治療は何か」と尋ねると、最も多い答えが「根管治療」です。 それほど難易度が高く、しかも時間やコストがかかるため、多くの歯科医師が敬遠してしまうのが現実です。 当院では、 • マイクロスコープやCTなどの最新設備 • 歯内療法の指導医・専門医による診断と治療 • 保存治療から外科的治療まで一貫対応 という体制を整え、難易度の高い根管治療に真正面から取り組んでいます。 まとめると、インプラントは比較的システマティック、根管治療は経験と技術力が大きくものを言う治療です。 だからこそ「歯を残せる可能性があるなら、まずは根管治療で残す」ことが何より大切なのです。
| 治療内容 | 歯牙保存総合 指導医※ (院長 昆) |
歯牙保存総合 指導医※ |
歯牙保存総合 専門医※ |
歯牙保存総合 認定医※ |
|
|---|---|---|---|---|---|
| 感染根管治療 1歯 (仮歯・CT・材料費等全て含む) |
応相談 | 363,000円 | 333,000円 | 265,000円 | |
| 破折ファイル除去 | 前歯 | 132,000円 | 110,000円 | 88,000円 | |
| 小臼歯 | 165,000円 | 138,000円 | 110,000円 | ||
| 大臼歯 | 198,000円 | 165,000円 | 132,000円 | ||
| 歯根穿孔の非外科的治療 | 50,000円 | 42,000円 | 33,000円 | ||
| 外科的 根管治療 |
前歯 | 130,000円 | 100,000円 | 70,000円 | |
| 小臼歯 | 198,000円 | 165,000円 | 132,000円 | ||
| 第一 大臼歯 |
264,000円 | 220,000円 | 176,000円 | ||
| 第二 大臼歯 |
413,000円 | 345,000円 | 275,000円 | ||
| 骨再生医療 (人工骨・エムドゲイン・メンブレン) |
165,000円 | ||||
※表示金額はすべて税込みです。
※一般社団法人 日本歯牙保存学会認定による
※相談料44,000円
| 治療内容 | 歯牙保存総合 指導医※ (院長 昆) |
歯牙保存総合 指導医※ |
歯牙保存総合 専門医※ |
歯牙保存総合 認定医※ |
|
|---|---|---|---|---|---|
| 前歯(下顎前歯2112を除く) | 応相談 | 132,000円 | 110,000円 | 88,000円 | |
| 小臼歯、下顎前歯2112 | 165,000円 | 138,000円 | 110,000円 | ||
| 大臼歯 | 231,000円 | 193,000円 | 154,000円 | ||
※表示金額はすべて税込みです。
※一般社団法人 日本歯牙保存学会認定の資格による
※相談料44,000円
感染根管治療の対象となる病気には2つあります。
歯髄炎(シズイエン)と根尖性歯周炎(コンセンセイシシュウエン)です。
歯髄炎の治療を抜髄(バツズイ)といい、
根尖性歯周炎の治療を感染根管治療(カンセンコンカンチリョウ)と言います。
では、抜髄と感染根管治療とはどんな治療なのか説明していきます。
1
抜髄(バツズイ)
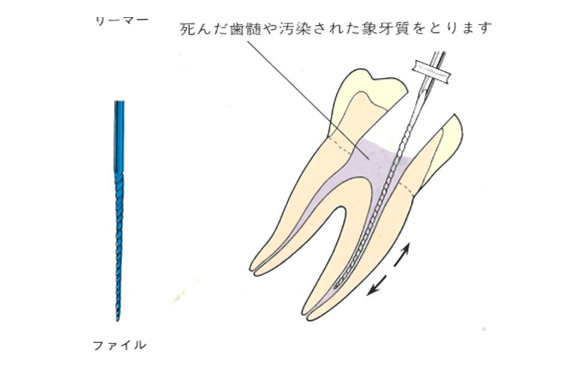
虫歯が進行していくと冷たいものがしみます。そのままにしておくと冷たいものだけでなく、熱いコーヒーなどでも痛みがでてきます。これが歯髄炎(シズイエン)です。
神経まで炎症が波及して、自然に治ることはありません。歯医者ではそのような場合に「神経を取る」治療を行います。この「神経を取る」治療のことを抜髄(バツズイ)と言うのです。
下の写真を見てください。この神経取れると思いますか。
本物の歯の神経の管を染めて、その走行を調べた写真です。複雑怪奇です。実際、この神経を全部きれいにとり切るのは不可能です。
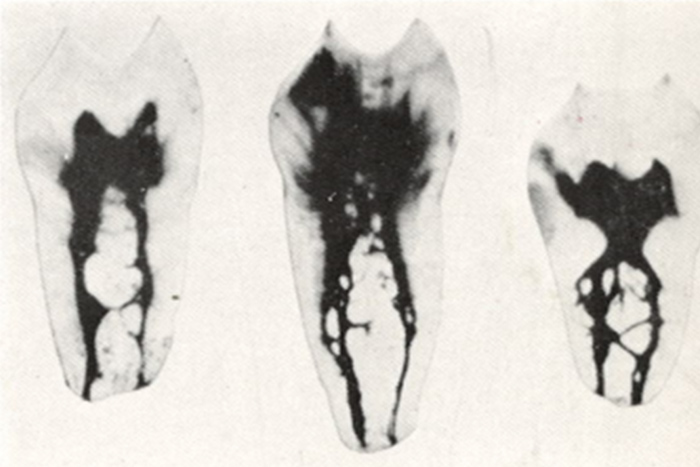
患者さんは、神経を取るというと一本の糸をすーと引くと取れてくるようなイメージをお持ちのようです。私も歯科医になる前はそんなイメージを持っていましたが、神経を取る処置はまるで難攻不落の敵に立ち向かうほどの忍耐力を必要とします。大臼歯などは2時間ぐらいかかることもあります。
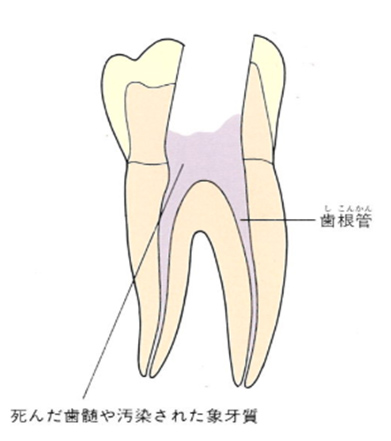
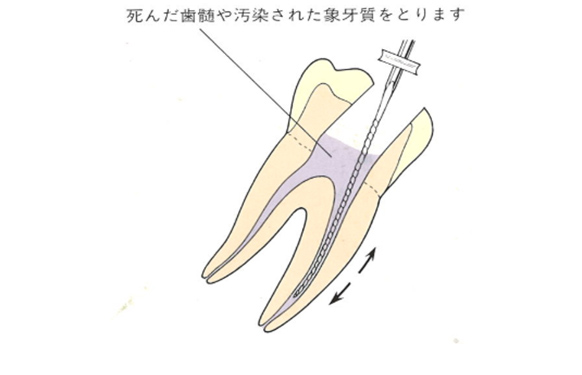
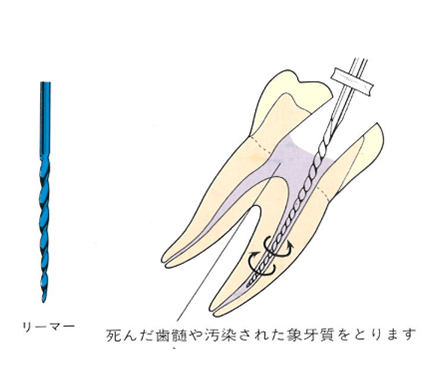
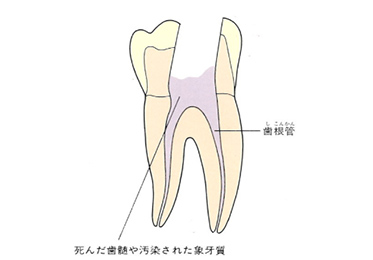
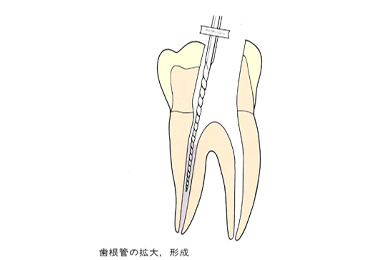
虫歯菌に侵された神経(歯髄)や汚染された象牙質をリーマー、Kファイル、Hファイルなどを使用して取り除いていきます。
隔壁とラバーダムを
してもらいましょう
虫歯を取った状態、このままでは唾液が入ってしまう
隔壁を作った状態、唾液の侵入がない
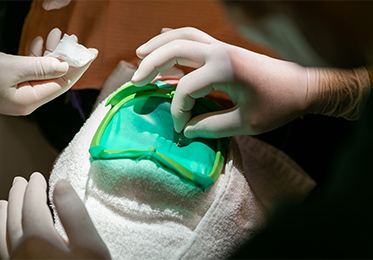
ラバーダムをして治療
ファイルやリーマーを使用して神経を取ります。
神経を取ったらそれで治療が終了ではありません。
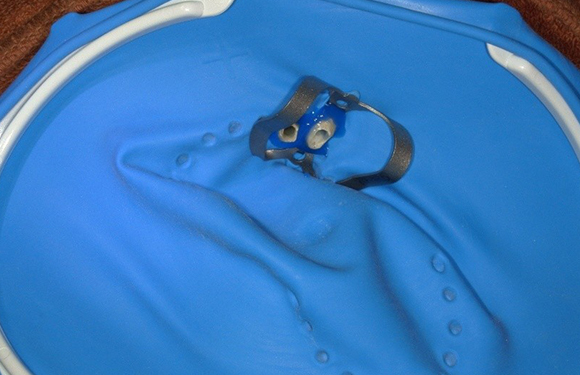
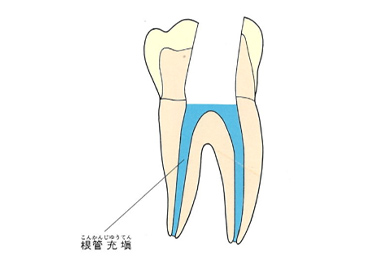
その後神経があった管の中にばい菌が侵入しないように薬を詰めていきます。普通はガッタパーチャポイントと呼ばれる材料とシーラーという薬剤を併用して根管(コンカン)を封鎖します。
水色の部分がガッタパーチャポイントとシーラーです。
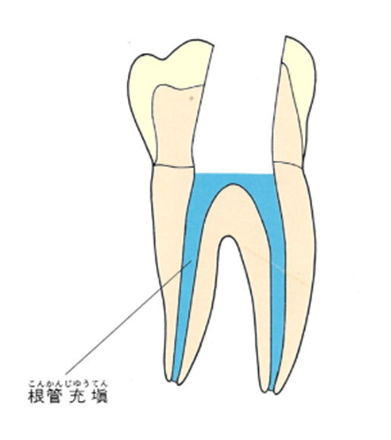
ガッタパーチャポイントです。この薬とシーラーを根の中に入れていきます。

抜髄は先生とあなたとの根気くらべです。患者さんもお口を開け続けるのは大変ですが、先生も大変です。 神経の走行は複雑怪奇です。根管の数も入り口も同じ歯は一つとしてありません。この神経を取る抜髄治療は、「難敵に立ち向かう意気と根気」を必要とします。
実は日本では、この抜髄治療の予後が大変悪いことはあまり知られていません。神経を取ったらもう痛くならないと患者さんは思っています。私もそう思っていました。日本の抜髄の成功率は50%もいかないというデータもあるほどです。
では失敗したらどうなるのでしょうか?
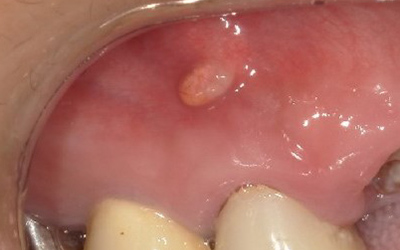
この後、感染根管治療で詳しく説明しますが、「腫れて痛い、かむと痛い、おできができる、膿が出る」といった症状が出現します。
そしてそのような症状が出て、歯医者に行くと、ほぼ抜歯となります。
本当です。いや、それを治すのが歯医者でしょと思いますが、ほぼ抜歯となります。抜歯とならなくても、治してくれないという不思議な体験をするかもしれません。
抜髄まとめ
虫歯で痛くなると抜髄をします。抜髄して神経をきれいに取った後、ガッタパーチャポイントとシーラーを根管内に入れて根管を封鎖します。ここまでが歯髄炎という病気の治療です。この後は土台を作り、型取りをして冠を被せてその歯の治療は終了です。
2
感染根管治療
(カンセンコンカンチリョウ)
これまで説明してきたように、歯の中には歯髄(シズイ)組織が入っています。いわゆる神経のことです。この神経に虫歯などで細菌感染を起こし、歯根尖まで炎症が波及した状態が、根尖性歯周炎(コンセンセイシシュウエン)です。
根尖性歯周炎に罹患した後、身体の防御反応で生じるのが歯根のう胞です。歯根のう胞は根管内の細菌が骨組織の中に侵入してくるのを防ごうとする結果あのような球形になります。
日本ではこの病気は90%以上が抜髄治療の予後不良と言われています。これは抜髄治療を苦手にしている先生が多数いることの裏返しです。そのため日本ではこの病気になるとほぼ抜歯となります(資料2参照)。
考えてみたら当然です。神経を取る治療が上手くいかなかったからできた病気です。さらに病状が進行してしまった根尖性歯周炎を治せるはずはありません。
また根尖性歯周炎は根尖に炎症やのう胞ができて、歯槽骨が溶ける病気です。ですから保存治療だけでは治せないケースが多数あります。そのようなケースでは外科手術で対応します。ですがそのような外科手術に習熟している歯科医師があまりいません。
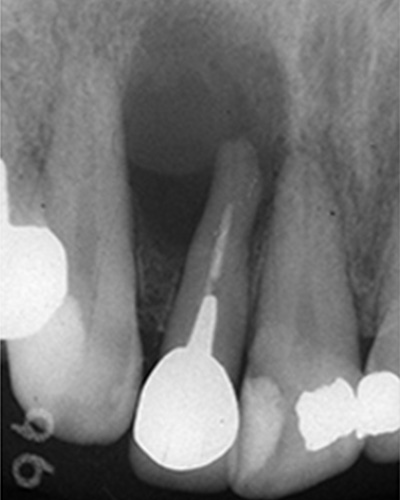
実際のケースを
ご説明していきます
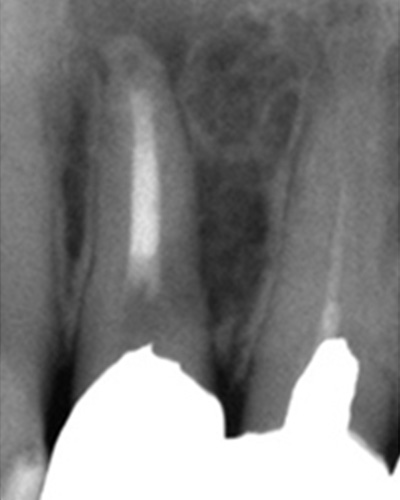
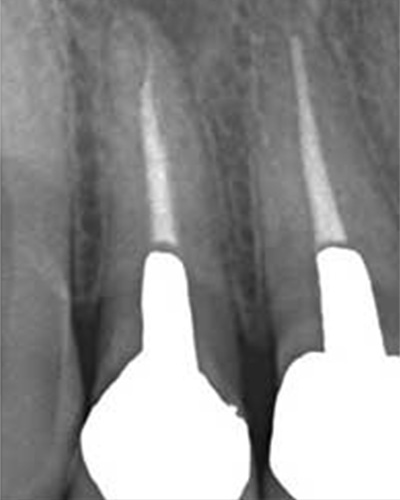
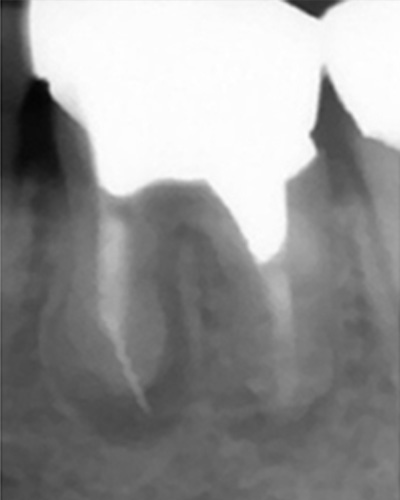
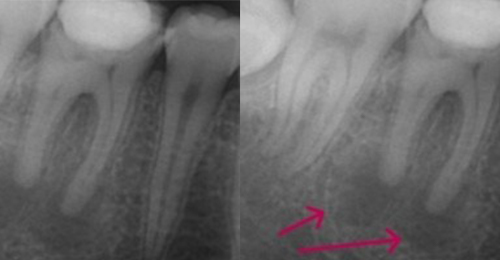
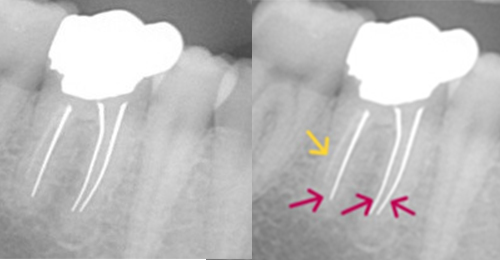
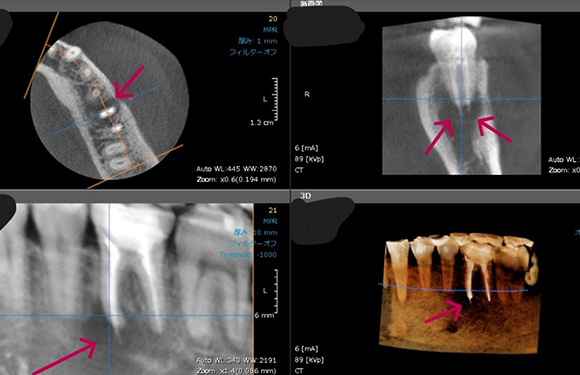
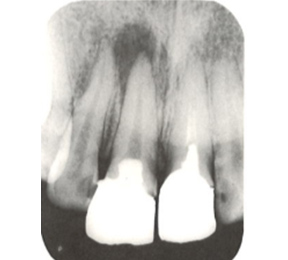
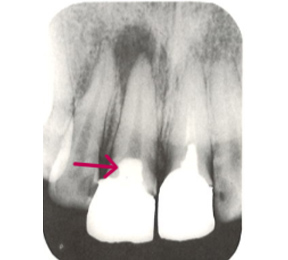
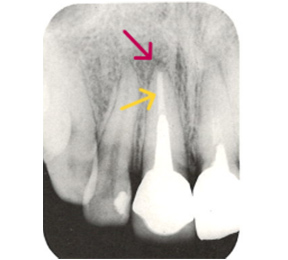
こちらのレントゲン写真を見てください。どちらかの歯医者さんで神経を取っています。根管に入れる薬は白く映ります。赤矢印部分です。一番右側が模式図ですが、青い部分が薬、根っこの先の赤点が化膿している部分です。
薬がほとんど入っていないのがわかります。黄矢印部分です。青矢印まで薬が入らないといけないのですが、全く入っていません。その結果、根っこの先が黒くなっています。膿が貯まって化膿すると黒く写ってくるのです。
よく手抜きをしたのですかと聞かれます。おそらく手抜きではありません。担当した先生はベストを尽くしたと思います。ベストを尽くしても、抜髄は大変難しいので、これが精一杯だったのでしょう。
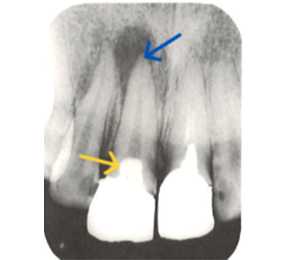
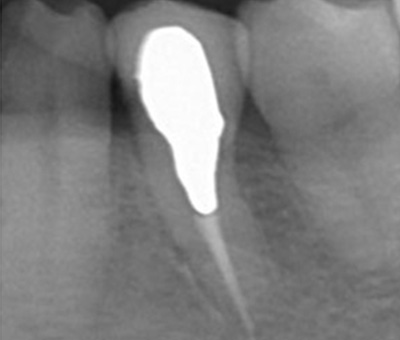
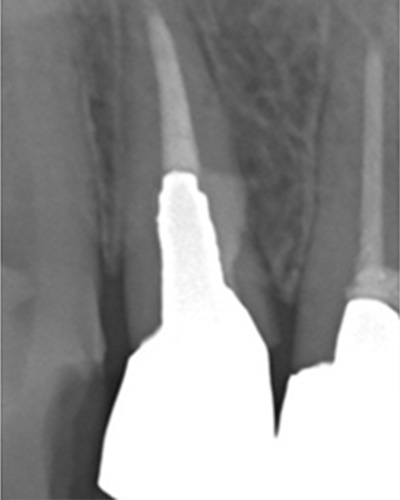
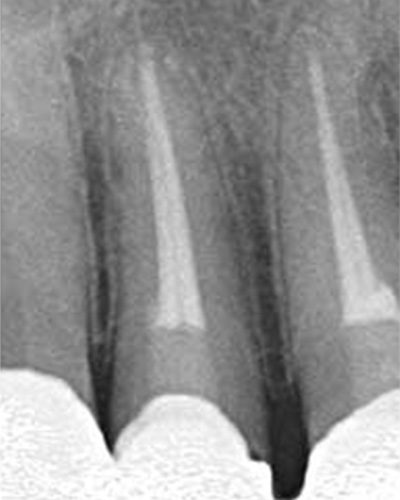
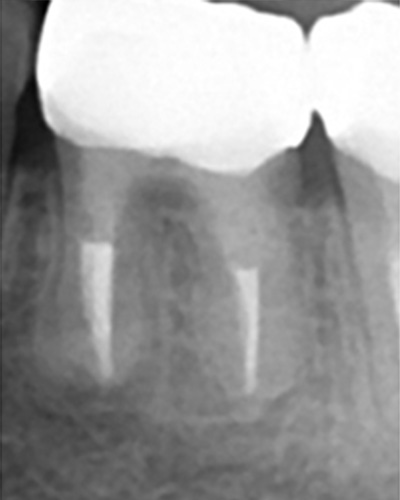
別な歯科医院で治してもらいました。薬が根の先まで入っているのがわかります(黄矢印)。 根尖の黒い影が消失しています(赤矢印)。骨が再生すると白く写るようになります。
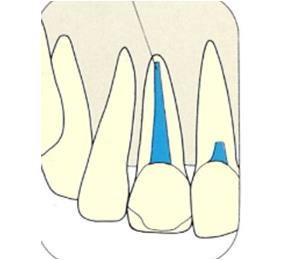
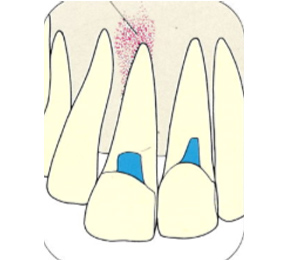
ガッタパーチャポイントは、理想的には歯根(シコン)の先ピッタリが良いと言われています。
しかし先ほど説明したように根管(コンカン)の形態は非常に複雑怪奇です。なので一概にピッタリが良いと限らないケースもあります。
ここでは一応、根尖(コンセン)付近が良いということにしておきましょう。
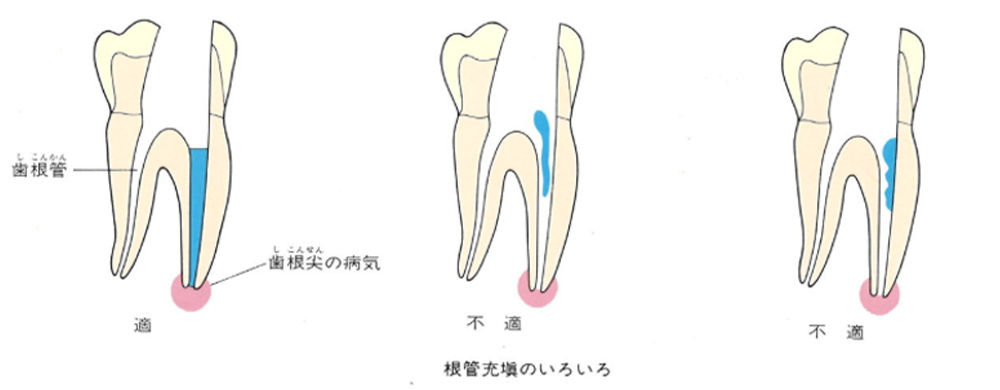
上の図にあるように神経の管に入れる薬が根尖(コンセン)まで入っていなかったり、途中までしか入っていなかったり、薬がスカスカだったりするとその空間にばい菌が繁殖して感染を起こします。
そうすると神経を取ったはずなのに、その後歯ぐきが腫れて痛くなるのです。
この根っこの病気を根尖性歯周炎というのです。そしてこの根尖性歯周炎を治すことを感染根管治療と言います。
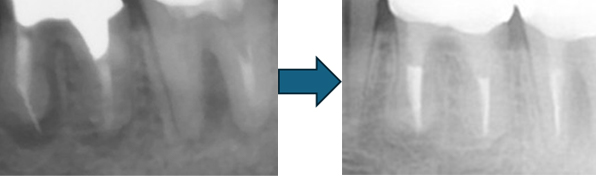
大事な話なのでもう一度説明します。
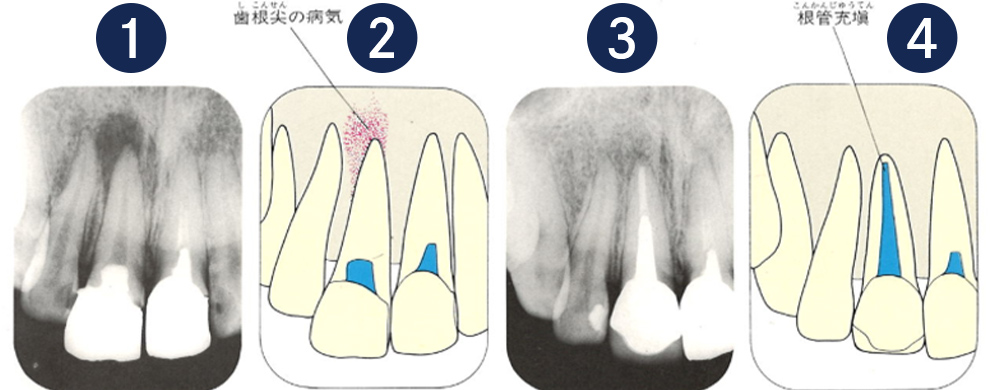
①の写真はどちらかの歯医者さんで神経を取ってもらったレントゲン写真です。根っこの中に薬が全く入っていません。
②の模式図で青く描かれている部分が薬です。
根の先を見ると小豆ぐらいの大きさの黒い影が見えます。根の中でばい菌が繫殖し感染を起こすとこのような黒い影ができます。黒い影の部分は膿(ウミ)が貯まっています。こうなると腫れて痛みが出てくるのです。
③、④の写真はそれを治した後のレントゲン写真とその模式図です。白く映っている薬が根の先まできちんと入っているのが確認できます。そして根の先にあった黒い影が消えているのが分かります。根の先の炎症が治って、骨が再生すると白く映るのです。
実はこのケース、歯医者さんの神経を取る治療でこのような根っこの病気になってしまったのです。そこでこの患者さんは神経を取った歯医者さんではなく、別の歯医者さんに受診して、根っこの治療をして治したのです。
実はこのように歯医者さんで神経を取ってもらった後に腫れたり痛みが出たりして、トラブルになるケースはかなりの数にのぼります。そして一度そうなるとほぼ抜かれてしまう現実が待っています。
次の図を見てください。歯が抜かれてしまう3大原因を説明したものです。

1番多い原因は歯周病です。歯がグラグラになって抜けてしまう怖い病気です。
3番目は歯にヒビが入ったり、折れたりする事故です。
そして2番目が根っこの病気なのです。
医学が進んだ現代にあっても、歯周病と歯根の病気は不治の病なのです。歯周病になったり、歯の根っこが炎症を起こすとほぼ抜歯となります。大変残念なことですが、これは真実です。
当院は埼玉県にある歯科医院ですが、患者さんは県外からも来院されます。全て歯周病か歯根の相談です。飛行機で羽田から来院される患者さんもいらっしゃいます。
ですが私共では特別歯周病と根管治療に特化しているわけではありません。
歯科医師の役目はお口の中に人工物を入れる事ではなく、生涯にわたって自分の歯で過ごせるようにすることです。
治療すれば助けられる歯を抜いてインプラントや入れ歯を入れたりすることではないはずです。このことに疑問の余地はありません。そうであれば日本人の抜歯の原因の一位と二位を占めている歯周病と根管治療を行うことは何も特別なことではないという事が理解できます。
眼科医が一生自分の目で見えるように治療すること、耳鼻科医が一生自分の耳で聞こえるように治療することと同じように歯科医師も一生自分の歯で咬めるように治療すること、つまり歯を抜かないということは当たり前のことです。ですがあまりにも安易に歯を抜いてしまう現実があります。
抜髄と感染根管治療
以上、抜髄とその抜髄後に起こる病気について説明をしてきました。要するに、抜髄というのは虫歯が大きくなって痛くなった際に、神経を取る治療です。そして抜髄して神経を取ったにもかかわらず、腫れて痛くなる、抜髄(バツズイ)した後に腫れて痛くなったりする病気を治す治療を感染根管治療(カンセンコンカンチリョウ)と呼びます。
根管治療とは抜髄と感染根管治療の両方を意味します。ですが私たち臨床現場では根管治療を単に根治(コンチ)と呼び、抜髄と区別しています。ですから根管治療と言ったらそれは感染根管治療の意味で使用していることが多いのです。
おおざっぱに言えば抜髄とは根尖に感染が及んでいない状態の神経を除去する治療、感染根管治療とは根尖に感染が及んでしまった状態を治す治療と言えます。
根管治療の成否
米国式根管治療や精密根管治療に惑わされていませんか?
根管治療の成否の決定的差は ドクターの能力の違いです。
もちろん道具や材料も最新に越したことはありません。
ネット上ではマイクロスコープやラバーダム、MTAを使用すれば治るような風潮があります。
違います!
私は マイクロスコープもCTもMTAもない時代から30年間根管治療を行ってきて、治癒に導いてきました。
「鬼に金棒」
能力のないドクターがマイクロスコープ、Ni-Tiロータリーファイルのような金棒を持っても振り回されてケガをさせるだけです。
技術と能力があるドクターがマイクロスコープ、CTを駆使するので「鬼に金棒」になるのです。まずドクターが鬼にならなければいけないのです。
これは長年根管治療でドクターの指導に当たってきた私の率直な感想です。

能力の違いとは何でしょうか?
(鬼になるとは
どういうことでしょうか)
それはどれだけ
根管治療のケースを研修したか、
治した経験があるかという事です。
ほぼすべての歯科医師は根管治療の正式な研修を受けることはありません。
また正式な研修を受けたくても、その教育機関が日本にはありません。正式な研修を受けていたら次のような信じられないケースは起こらないはずです。
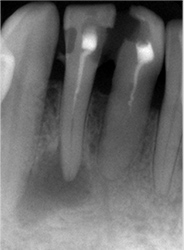
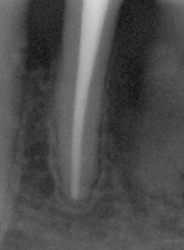
薬が真ん中までしか入っていないため、膿が貯まっている。
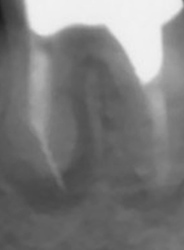
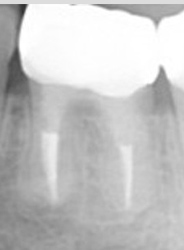
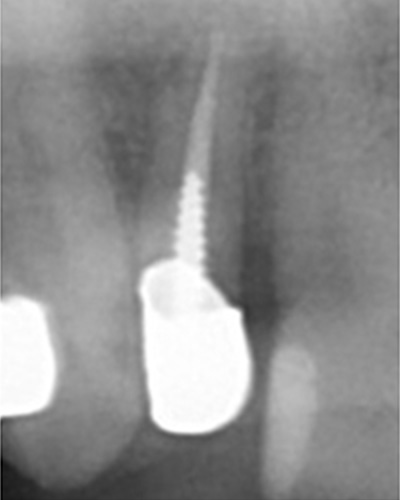
ファイルが折れて骨に刺さっている。
奥の歯も薬が入っていない。
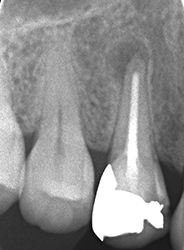
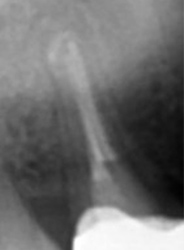
実際は2根管だった。
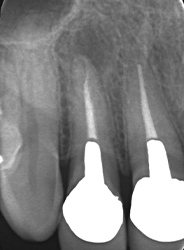
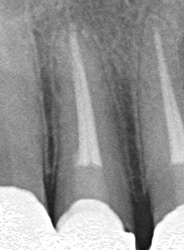
薬が根尖までしっかりはいっていない。
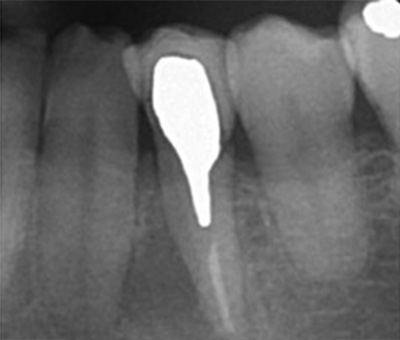
化膿している
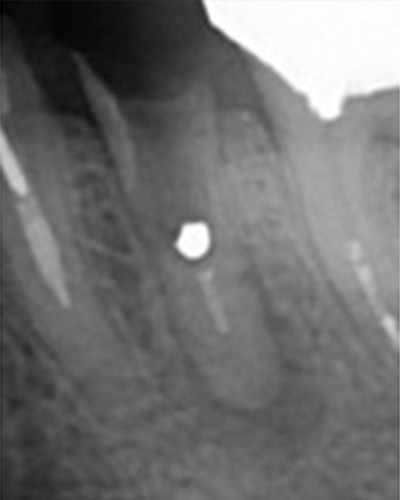
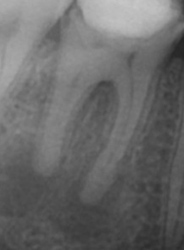
小豆大の病巣
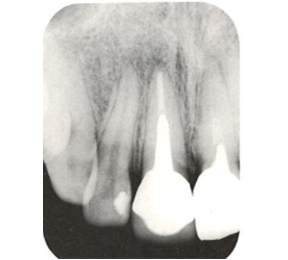
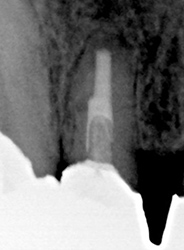
ワッテが入っていた 病巣も大きい
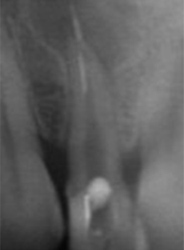
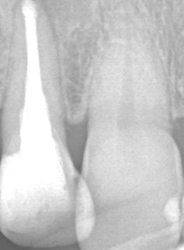
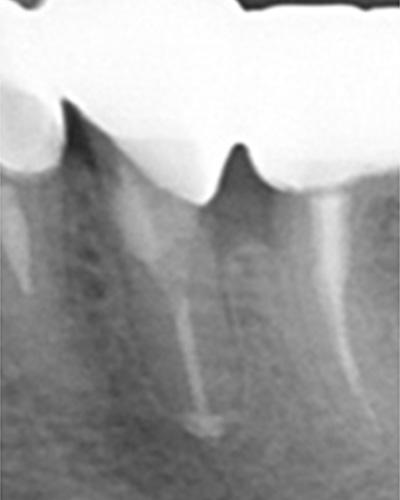
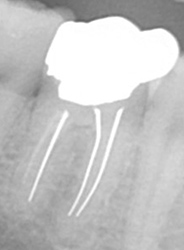
突き出たガッタパーチャポイントと大きな病巣
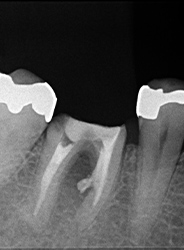
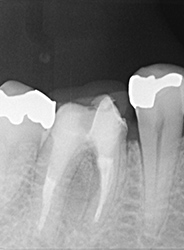
なぜか根管途中から突き出たガッタパーチャポイント